Traumatologie
Scheenbeenkopbreuk (tibiaplateaufractuur)
Een breuk van de bovenkant van het scheenbeen is een gewrichtsletsel. Ontdek behandeling en herstel bij Orthopedie Turnhout.
Inhoud
Scheenbeenkopbreuk (tibiaplateaufractuur)
Wat is het?
Bij wie komt het voor?
Wat zijn de symptomen?
Hoe stelt de arts de diagnose?
Wanneer naar een volgende stap?
Behandeling
Prognose
Conclusie
Wat is het?
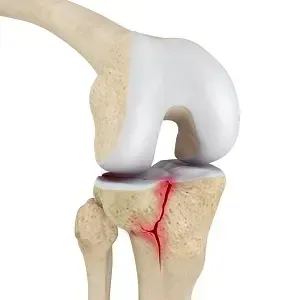
Een tibiaplateaufractuur is een breuk van het bovenste deel van het scheenbeen (tibia) waar het kniegewricht op rust. Dit bovenste gewichtsdragende deel van de tibia heet het tibiaplateau. Deze fractuur kan aan de buitenzijde (laterale tibiaplateau) voorkomen, aan de binnenzijde (mediale plateau) of aan beide zijden tegelijk (bicondylaire fractuur). Het plateau wordt als het ware ingedeukt door de femurcondyl (bovenzijde van de knie) die er bij de impact op drukt. Tibiaplateaufracturen ontstaan meestal door een forse kracht op het kniegewricht – bijvoorbeeld een val van hoogte op gestrekte benen, of een zijdelingse klap tegen de knie. Het zijn ernstige intra-articulaire fracturen, omdat het gewrichtsoppervlak aangedaan is en nauwkeurig herstel vereist om later goed te kunnen functioneren en slijtage te voorkomen.
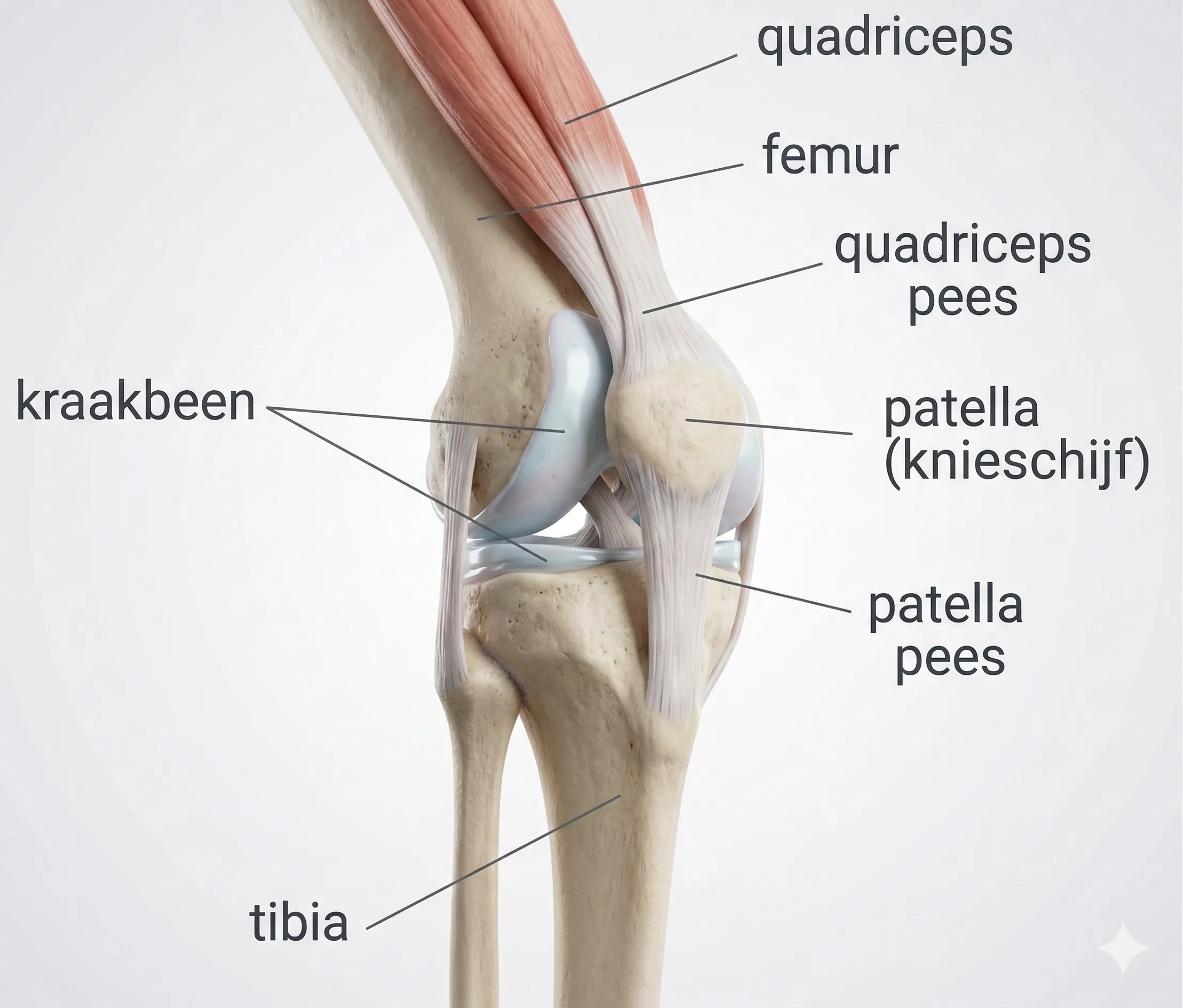
Bij wie komt het voor?
Tibiaplateaufracturen komen voor in uiteenlopende situaties:
- Verkeersongevallen: Een veelvoorkomende oorzaak is een auto-ongeluk waarbij de bumper tegen de zijkant van de knie botst (vaak bij voetgangers of fietsers). De laterale zijde (buitenzijde) van de knie krijgt dan een harde klap en het laterale tibiaplateau kan breken en indeuken. Ook inzittenden van auto’s die met de knie het dashboard raken bij een botsing kunnen dit oplopen.
- Val van hoogte: Personen die van aanzienlijke hoogte op hun benen terechtkomen (bijvoorbeeld een val van een ladder, parachutesprong met slechte landing) kunnen door de kracht het tibiaplateau breken.
- Sportongevallen: Hoog-energetische sporttrauma’s, zoals een skiër die met hoge snelheid valt en zijn knie verdraait en belast, of een rugbyspeler die een zware tackle op de knie krijgt, kunnen tot een tibiaplateaufractuur leiden.
- Oudere patiënten met osteoporose: Een tibiaplateaufractuur kan ook bij ouderen voorkomen bij relatief laag energetisch trauma, bijvoorbeeld struikelen en met een draai op de knie vallen. Bij osteoporotisch bot is met name het laterale plateau kwetsbaar voor compressiefracturen.
- Gecombineerde letsels: Soms gaat een tibiaplateaufractuur gepaard met scheur van kniebanden of meniscus door de heftige krachten. Bijvoorbeeld: een voorste kruisband kan scheuren bij dezelfde impact, of er is een letsel aan de collaterale ligamenten aan de binnen-/buitenzijde van de knie. Dit komt vaker voor in hoogenergetische trauma’s en zal in het behandeltraject ook aandacht krijgen.
Wat zijn de symptomen?
Een tibiaplateaufractuur presenteert zich met kenmerkende knieklachten:
- Hevige kniepijn: Direct na het trauma voelt men intense pijn diep in de knie en in het bovenste deel van het scheenbeen. De pijn verergert bij enige poging tot bewegen of belasten van het been.
- Snel optredende zwelling: De knie zwelt binnen korte tijd flink op. Omdat dit een intra-articulaire fractuur is, treedt een hemartrose op (bloeding in het kniegewricht), waardoor de knie gespannen en dik wordt. Daarnaast kan er zwelling aan de onderkant van het bovenbeen en bovenkant van het onderbeen zijn door weefselschade en bloeduitstorting in die regio.
- Bewegingsbeperking: De patiënt kan de knie vrijwel niet meer bewegen. Buigen is door de zwelling en pijn sterk beperkt, strekken gaat ook moeilijk.
- Onvermogen om te belasten: Meestal kan iemand met een gebroken tibiaplateau niet meer op het been staan. Pogingen tot steunen veroorzaken dat de knie wegzakt of ernstig pijn doet. De stabiliteit van het kniegewricht is verminderd als het plateau ingedeukt of opgesplitst is, wat direct een doorzakkingsgevoel geeft bij belasting.
- Standsafwijking: In sommige gevallen, vooral bij een gebroken mediale zijde (binnenkant) of bicondylaire fractuur (binnen- en buitenkant), kan de knie in varus of valgusstand staan (een O-stand of een X-satnd van het been). Ook kan het onderbeen iets verschoven zijn t.o.v. het bovenbeen. Dit is echter niet altijd duidelijk zichtbaar door zwelling.
Hoe stelt de arts de diagnose?
Om een tibiaplateaufractuur vast te stellen, onderneemt de arts het volgende:
1. Anamnese: vragen naar de aard van het trauma (val, ongeval) en naar de klachten. Belangrijk is of de patiënt nog heeft kunnen staan of niet. Vaak betreft het een scenario met een harde klap op de knie. De snelle zwelling en pijn duiden op een intra-articulair letsel. De arts noteert ook of er gevoelsstoornissen of tintelingen in het been zijn.
2. Klinisch onderzoek: De knie wordt geïnspecteerd op zwelling, hematoom en eventuele wondjes (bij hoge energie kan er een open breuk zijn, waarbij een wond aanwezig is). De arts voelt voorzichtig rond de knie: drukpijn is vaak maximaal aan één kant (buiten of binnenkant van het tibiaplateau). Belangrijk is ook te controleren op vasculaire en neurologische integriteit: de pulsaties in de voet (a. dorsalis pedis en tibialis posterior) worden gevoeld en het gevoel in de voet/tenen wordt getest, om zeker te zijn dat er geen bloedvat of zenuw in de kniekuil beschadigd is.
3. Beeldvorming:
Röntgenfoto’s: Hierop is de breuk van het tibiaplateau meestal zichtbaar: een verticale of schuine breuklijn door het laterale (buitenste) of mediale (binnenste) plateau, soms meerdere lijnen. Men kan vaak ook zien of er sprake is van indrukking: het gebroken plateau ligt dan lager dan normaal vergeleken met het andere plateau. Bij complexe fracturen ziet men losse fragmenten.
CT-scan: Vrijwel standaard bij tibiaplateaufracturen wordt een CT-scan gemaakt, omdat hiermee de mate van fragmentatie en indrukking exact beoordeeld kan worden. De chirurg gebruikt de CT om het operatieplan te bepalen: men ziet driedimensionaal hoe het gewrichtsoppervlak gebroken en verplaatst is, en kan meten hoeveel millimeter of zelfs centimeters het is ingezakt.Op basis van de beelden wordt de tibiaplateaufractuur gecategoriseerd (bv Schatzker-classificatie) en het behandelplan (operatief of niet) bepaald.
Wanneer naar een volgende stap?
Behandeling
De behandeling van een tibiaplateaufractuur is gericht op herstel van de gewrichtsoppervlakte en stabiliteit van de knie. Het beleid hangt af van de ernst van de breuk:
Stap 1: Acute fase – immobilisatie en voorbereiden: Na het trauma wordt de knie gestabiliseerd in gestrekte positie met een gips of een brace om verdere schade te voorkomen. Pijnstilling wordt gegeven. De patiënt krijgt meestal een tijdelijk steunverbod: men mag niet op het been staan en gebruikt krukken of een rolstoel.
Stap 2: Behandeling van de tibiaplateaufractuur:
Conservatieve behandeling (zonder operatie): Als de tibiaplateaufractuur niet of nauwelijks verplaatst of ingezakt is en de gewrichtsoppervlakken nog congruent zijn, kan men opteren voor een niet-operatieve aanpak. Dit geldt ook als de risico’s van operatie te groot zijn (bijvoorbeeld bij kwetsbare ouderen). De conservatieve behandeling bestaat uit:
- Immobilisatie van de knie in een gestrekte stand (met gips of brace) gevolgd door een scharnierbrace gedurende enkele weken. Vaak kiest men voor 6 weken steunverbod om de fractuur te laten helen.
- De patiënt blijft mobiel met hulpmiddelen (rolstoel, krukken) zonder het been te gebruiken.
- Regelmatige controle en foto's zijn nodig om te zien of de breuk goed vastgroeit. Hierna begint men voorzichtig met mobilisatie oefeningen en lichte belasting (toenemend).
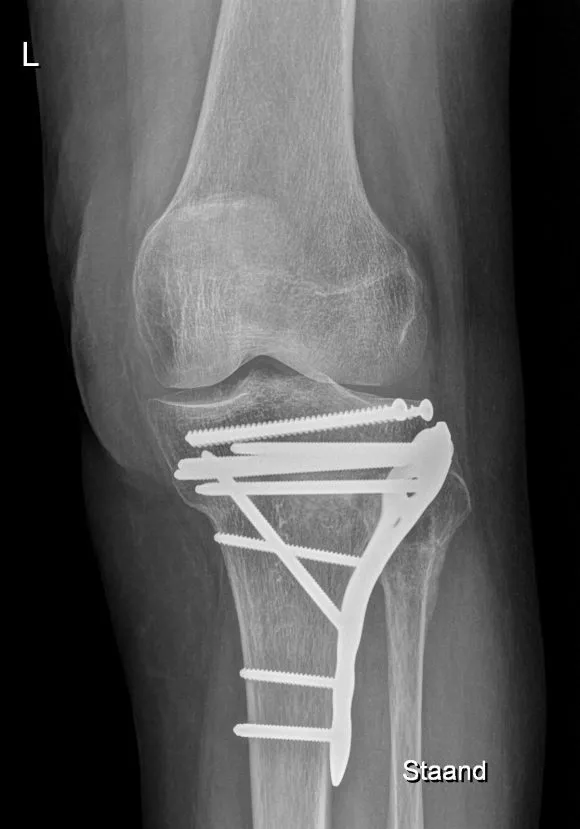
Operatieve behandeling: De meeste tibiaplateaufracturen worden chirurgisch behandeld om het gewrichtsoppervlak anatomisch mogelijk te herstellen en de stabiliteit te garanderen:
- Open repositie en interne fixatie (ORIF): De chirurg maakt een incisie aan de gebroken zijde (binnen- en/of buitenkant, soms ook aan de achterkant) van de knie. De indeuking van het plateau wordt voorzichtig omhoog gedrukt. Vaak wordt het onderliggende gat opgevuld met donorbot om het op hoogte te houden. Vervolgens worden een plaat en schroeven aangebracht om de fragmenten vast te zetten. Bij een laterale tibiaplateaufractuur aan de buitenzijde van het tibiaplateau gebruikt men vaak een enkele laterale L-vormige plaat met schroeven. Bij bicondylaire fracturen kunnen zowel een laterale als een mediale of posterieure (buiten-, binnen- of achterkant) plaat nodig zijn. De schroeven fixeren de losse stukjes gewrichtsvlak weer aan elkaar en aan de rest van het bot.
- Externe fixateur (tijdelijk): Soms wordt bij zeer ernstige fracturen of als de patiënt niet direct geopereerd kan worden (bv. ernstige zwelling of andere letsels) een externe fixateur geplaatst om de knie in de juiste vorm te houden. Hierbij wordt de breuk overspannen door een uitwendig kader en wordt de definitieve operatie uitgesteld tot de weke delen voldoende hersteld zijn (enkele dagen tot weken).
- Na de operatie wordt de stabiliteit gecontroleerd en een controle röntgenfoto gemaakt. Meestal laat men binnen 1-2 dagen de mobilisatie starten. De patiënt mag vaak 6 tot 12 weken niet op het been steunen of slechts gedeeltelijk (10-15 kg) belasten, zodat het herstel niet in gevaar komt. Tegelijk wordt veel aandacht besteed aan vroegtijdige beweging van het kniegewricht om stijfheid te voorkomen. Soms wordt een scharnierbrace ingesteld die beperkte buiging toelaat (bijvoorbeeld eerste 2 weken 0-30°, daarna gradueel opbouwen). Met hulp van een kinesist gaat de knie passief en actief beetje bij beetje meer plooien. Doel is vaak om binnen enkele weken 90° buiging te behalen, al lukt dat niet altijd door pijn en zwelling.
Zowel bij conservatieve als bij operatieve behandeling is geduld nodig voor belasting: het tibiaplateau fractuur herstel vergt dat men pas belast wanneer het bot voldoende genezen is en de chirurg/arts toestemming geeft. Dit duurt 6 tot 12 weken. Daarna wordt de belasting heel geleidelijk opgebouwd.
Prognose
De prognose na een tibiaplateaufractuur is gemengd: veel patiënten herstellen goed genoeg om normaal te wandelen, maar de kans op enige blijvende beperkingen is reëel gezien de ernst van het letsel:
- Botgenezing: Het scheenbeen geneest doorgaans goed. Binnen 3 maanden ziet men vaak voldoende botaanmaak om te gaan belasten. Bij ouderen of complexe breuken kan het iets langer duren. Slecht heling (non-union) komt weinig voor, omdat het plateau vrij goed doorbloed is en door de fixatie meestal in goede condities verkeert voor genezing.
- Verminderde mobiliteit en kracht: Ondanks kinesitherapie kan er een blijvende beperking in de mobiliteit van de knie blijven. Veel patiënten halen ongeveer 0° strekken (of een klein gebrek, bv 5°) en 90-120° buiging terug. Volledig buigen (meer dan 120°) lukt niet altijd. Toch is meer dan 90° buigen meestal haalbaar, wat voldoende is voor normaal lopen, fietsen en zitten. De quadriceps kan door de revalidatie weer sterk worden, maar dit vraagt intensieve oefentherapie.
- Pijn en artrose: Omdat het kraakbeen in het kniegewricht een klap heeft gekregen en mogelijk niet perfect glad is achtergelaten, bestaat een verhoogde kans op posttraumatische artrose (slijtage) in de knie op middellange tot lange termijn. Dit betekent dat bijvoorbeeld 5-10 jaar na het letsel slijtageklachten kunnen ontstaan: pijn bij belasten, stijfheid, zwelling na gebruik. Sommige patiënten krijgen last van chronische kniepijn bij traplopen, hurken of weersveranderingen. Bij ernstige artrose kan later een knieprothese overwogen worden.
- Dagelijks functioneren: De meeste mensen kunnen na herstel weer wandelen zonder hulpmiddelen en hun dagelijkse activiteiten doen. Vaak is licht sporten ook mogelijk: fietsen, zwemmen en wandelen gaan doorgaans goed. Hardlopen of schokbelasting sporten (tennis, voetbal) kunnen lastiger zijn en mogelijk af te raden vanwege het artrose risico.
- Complicaties: Enkele mogelijke complicaties zijn infectie van het operatiegebied, loszittend materiaal (schroeven/ platen die later op de huid kunnen irriteren en eventueel verwijderd moeten worden), diep veneuze trombose door lange immobilisatie (preventie vermindert dit risico sterk).
- Revalidatieperiode: Het herstel vergt geduld: de eerste 6-8 weken mag men meestal niet belasten en werkt men vooral aan mobiliteit. Pas vanaf 3 maanden begint men echt sterker en vrijer te bewegen. Vaak is men pas rond 6 maanden behoorlijk gerevalideerd voor dagelijkse activiteiten, en zware inspanningen pas tegen 9-12 maanden. Het is niet ongewoon dat men pas na een jaar het definitieve resultaat ziet.
Conclusie
Een tibiaplateaufractuur is een ernstige kniebreuk waarbij het gewrichtsoppervlak van het scheenbeen is gebroken en vaak ingedrukt. Het treedt op door flinke trauma’s (val, ongeval) of bij osteoporose na een val. Symptomen zijn onder meer kniezwelling, hevige pijn en het onvermogen het been te belasten. De diagnose wordt bevestigd met röntgenopnamen en meestal een CT-scan vanwege de complexiteit. De behandeling bestaat vaak uit een operatie om het gewricht zo goed mogelijk te herstellen en met platen en schroeven vast te zetten. Niet-verplaatste breuken kunnen eventueel zonder operatie genezen met gips/brace en rust. Het herstel vergt een lange revalidatie met initieel niet steunen op het been en intensieve kiné om de knie weer mobiel te krijgen. Hoewel veel patiënten terugkeren naar een acceptabele kniefunctie (wandelen, fietsen, lichte sport), is volledige herstel zoals voor het ongeval niet altijd haalbaar; enige beperkingen in beweeglijkheid of belastbaarheid en een risico op knieslijtage zijn aanwezig. Met de juiste behandeling en begeleiding, is de knie meestal weer stabiel en bruikbaar voor het dagelijks leven, en kunnen ernstige gevolgen voorkomen worden.
Maak een afspraak
Online
Het is mogelijk om je afspraak online vast te leggen via onderstaande link.
Telefonisch
Maak je je afspraak liever telefonisch? Dan kan je terecht bij ons secretariaat:
Maak een afspraak
Maak je je afspraak liever telefonisch? Dan kan je terecht bij ons secretariaat:
Veel gestelde vragen
Wat is een tibiaplateaubreuk?
Het is een breuk van de bovenkant van het scheenbeen, vlak onder de knie. Deze breuk loopt door het kniegewricht en is dus een gewrichtsbreuk.
Hoe herken ik een tibiaplateaubreuk?
Je voelt scherpe kniepijn na een val of botsing en kunt niet meer steunen. De knie zwelt fors op door bloed in het gewricht.
Moet een tibiaplateaubreuk altijd geopereerd worden?
Niet-verplaatste breuken behandelt men met een brace en zes weken niet steunen. Verplaatste breuken vragen herstel met platen, schroeven en soms botgreffes.
Hoelang duurt het herstel?
Het bot heelt in twaalf tot zestien weken. Volledig steunen volgt na drie maanden, gevolgd door drie tot zes maanden revalidatie.
Wat is het risico op artrose?
Omdat de breuk door het gewricht loopt, blijft er een kans op artrose op latere leeftijd. Een correcte herstelling van het gewrichtsoppervlak verkleint dit risico.
Welke artsen behandelen tibiaplateaubreuken in Turnhout?
Dr. Thierry De Baets, Dr. Erik Vanlommel en Dr. William Colyn van Orthopedie Turnhout volgen deze breuken op.

.png)

